
医者の不養生:
一喜一憂しない血圧管理
対象:徐々に血圧が上がり、
これから治療を開始する中高年

対象:徐々に血圧が上がり、
これから治療を開始する中高年
降圧剤内服中の方への注意:▶ ▶ ▶
本説明は、降圧剤の服用開始前の方が対象です。現在、降圧剤内服治療中の方は、先に末尾においてある「降圧剤服薬中の方への注意」をお読みください。
おススメの読み方:
最初に次の順に読む。
「◆ 降圧剤内服中の方への注意」
「S1◆ はじめに」
「S9◆ おわりに」
理屈っぽいことを詳しく知りたくなったら他の説明(S3 ~ S8)も全部読むのがよいでしょう。しかし、いろいろと難しいなぁ・・・と感じた部分は、(こころの健康のために)読まないで眺めるだけにしましょう。
もともと定年退職を迎えた高校同窓生(大学の理工系が多い)のために書いたものです。内容はかなりマニアックです。それなので難しい部分もあるかもしれません(S3 ~ S8)。
先に見たページに戻るときは、リンクを使うよりも、ブラウザの「<(もどる、Back)」を使うと通信量を節約でき、また早く表示されます。
ひとくちに 高血圧症 と言っても原因によって種類はいろいろありますが、ここでは 主に老化による動脈硬化などが原因で始まった高血圧症に対する「血圧管理」について 説明します。
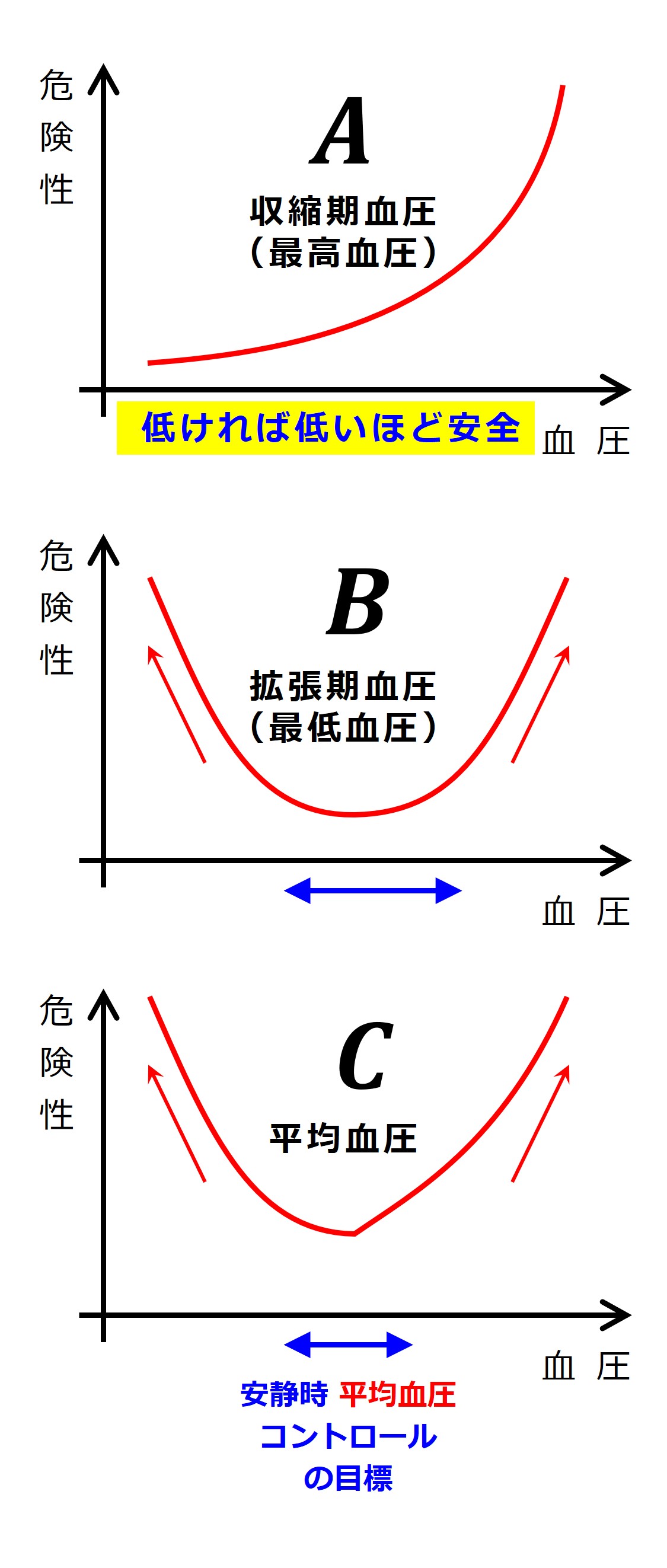
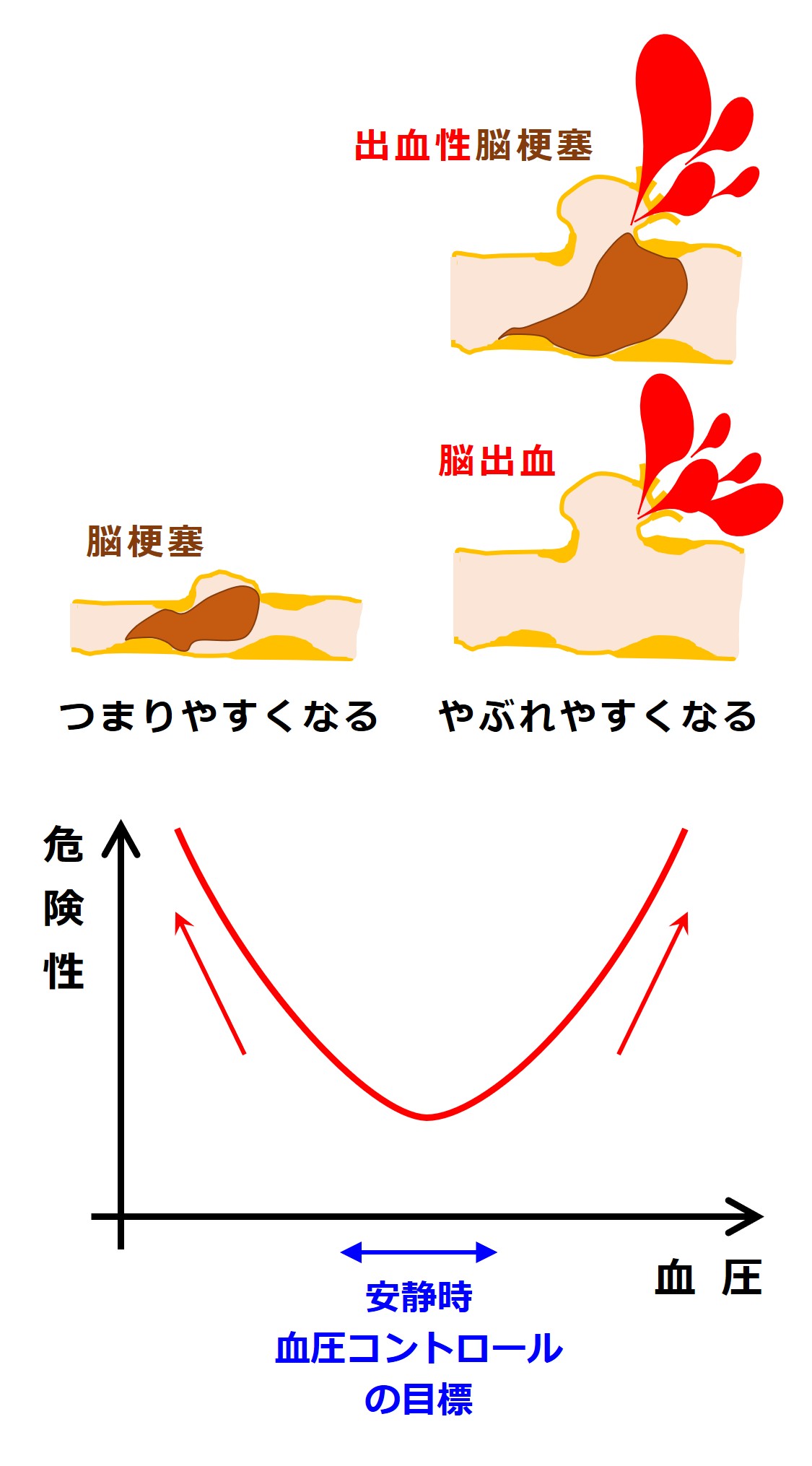
「血圧は低ければ低いほど良い」と言われることも多いのですが、血圧は高く上がりすぎても、低く下がりすぎてもそれなりに危険です。
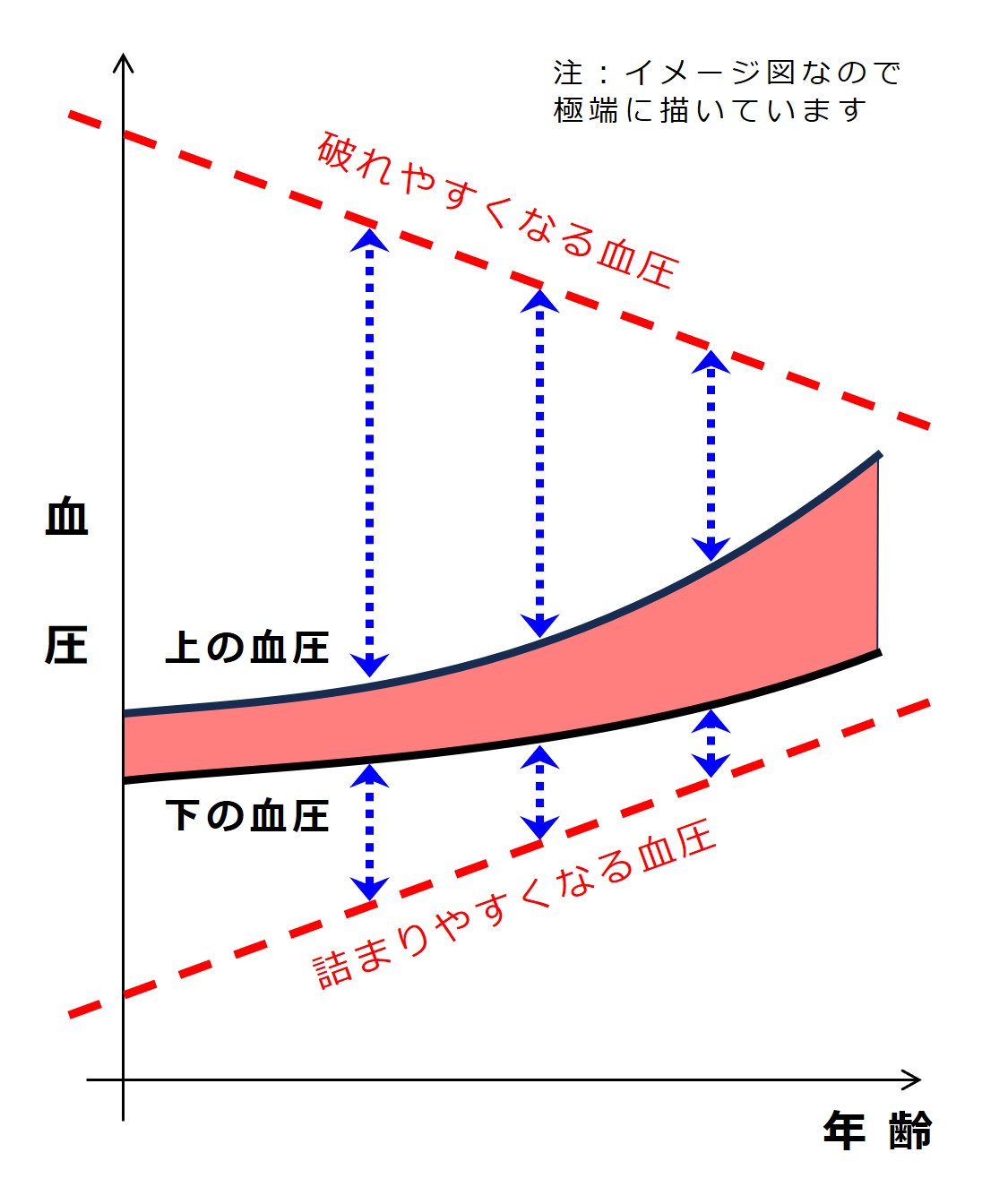
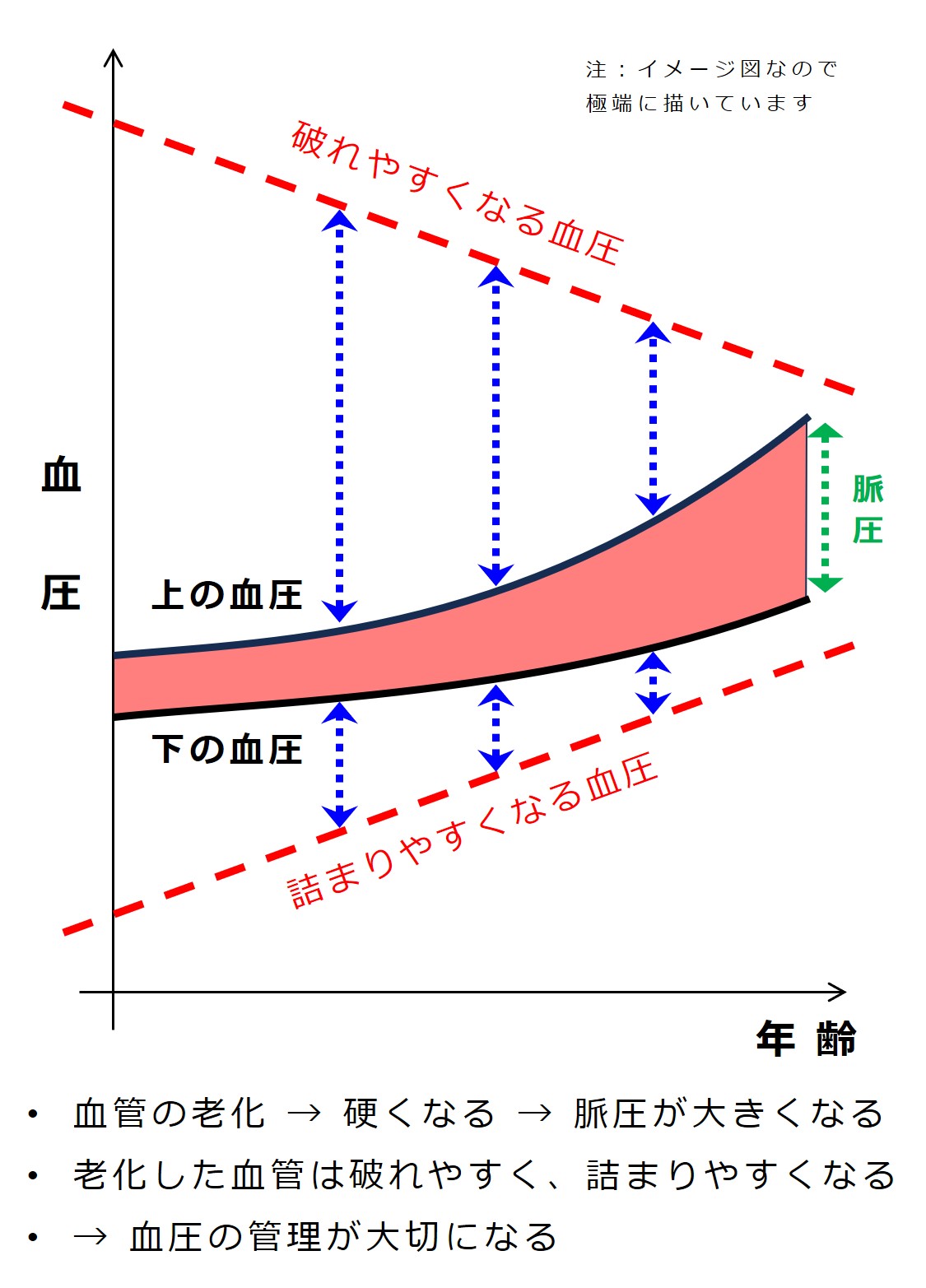
それを簡単に図示すると次図のようになります。
まず、横軸を年齢、縦軸を血圧とします。
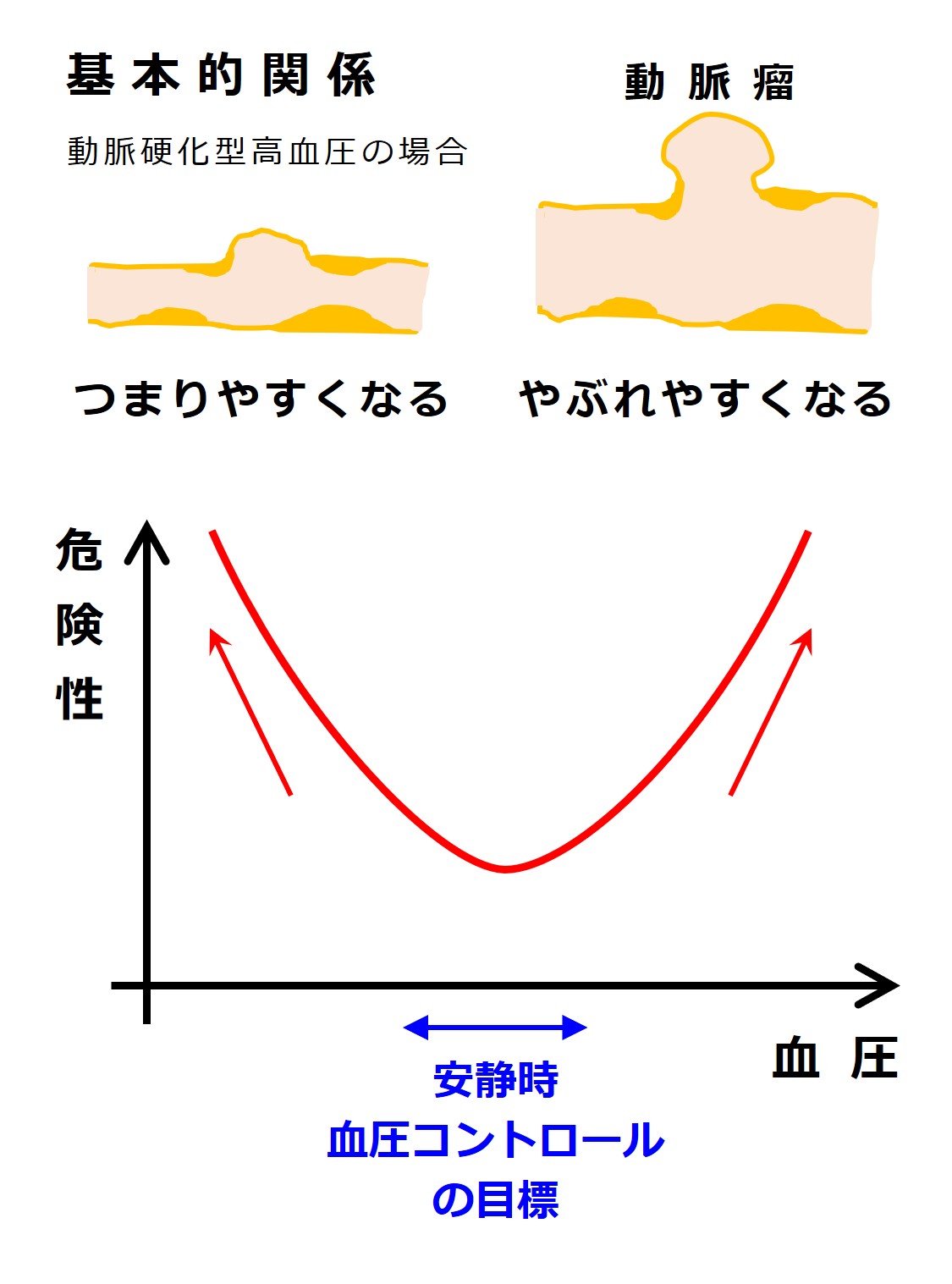
次は、横軸を血圧、縦軸を脳心血管系のマズい出来事の起こりやすさ(危険性)とします。
(図中の文字はスマートフォンで読みやすい大きさとしていますが、説明図によっては文字の大きさを図に合わせて小さくしていますので、必要に応じて図を拡大してください)
高血圧を放置し、血圧が上がりすぎると脳出血などをおこしやすくなります。
降圧剤の大量服用などで一気に血圧を下げると、脳梗塞などをおこしやすくなります。
老化など動脈硬化が原因で ゆっくりと進む タイプの高血圧は、ちょうど良い血圧に向かって、ゆっくり下げていく のが良いでしょう。
ちょうどよい目標血圧は、ひとりひとり異なるので、かかりつけ医がいる場合は、かかりつけ医に相談して決めましょう。
血管の破れるリスクが大きいのか、血管の塞がるリスクが大きいのか、その両方のリスクをもっているのかは、目標を設定する時の目安のひとつです。
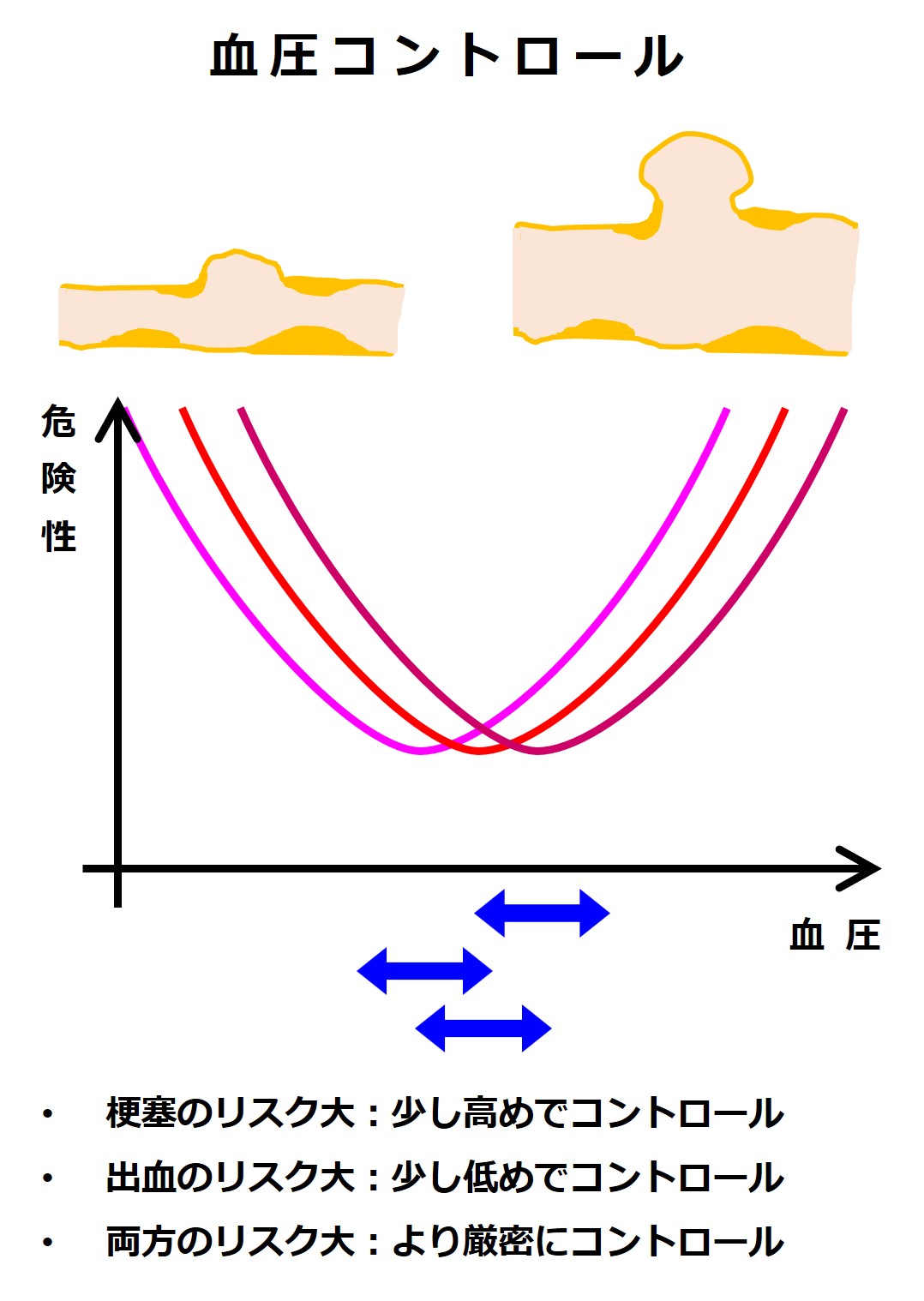
脳梗塞などになったため血液を固まりにくくする薬を服用している人は、梗塞と出血の両方のリスクを持っています 😨
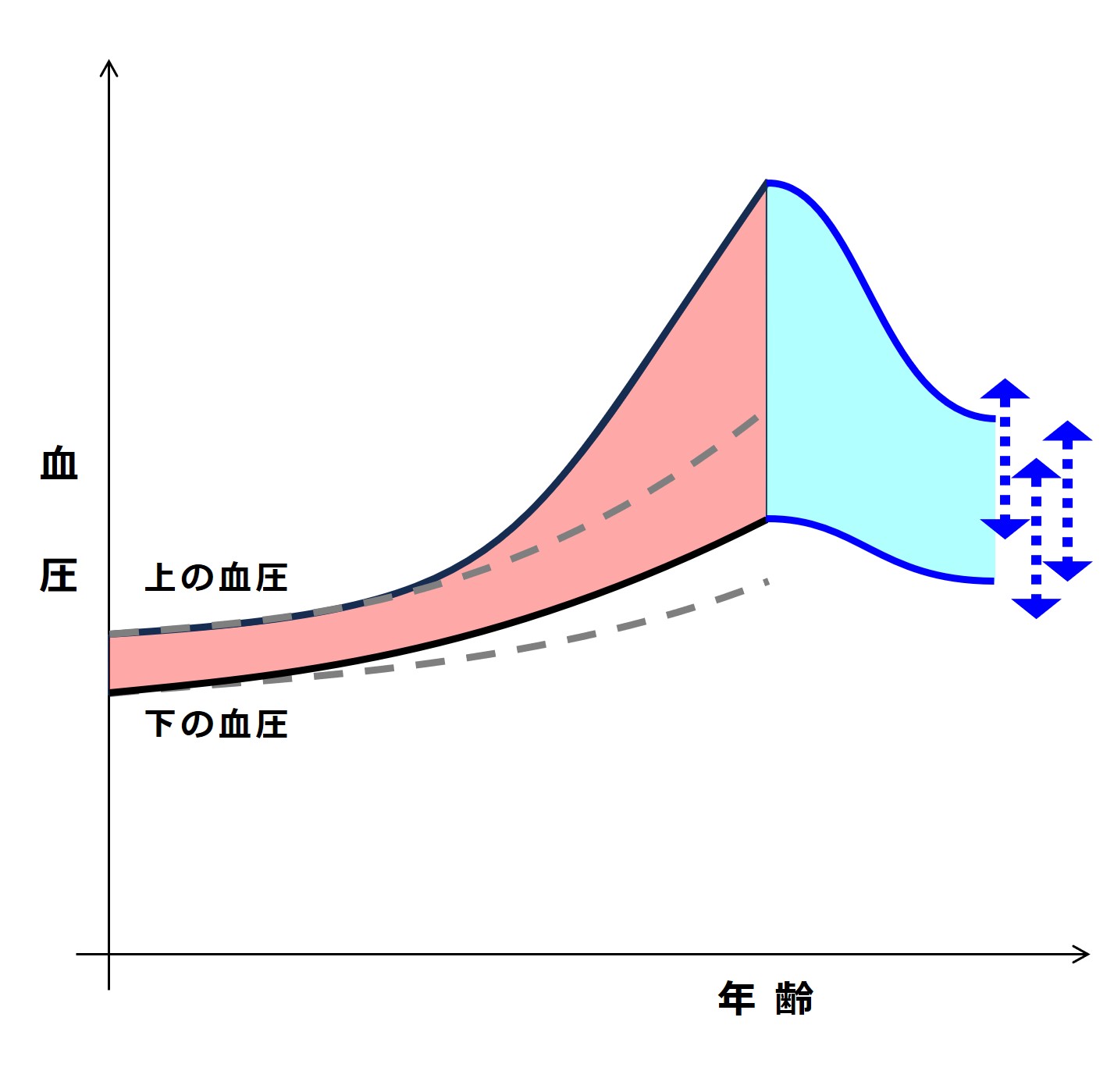
最初の図を少し丁寧に描くと次のようになります:
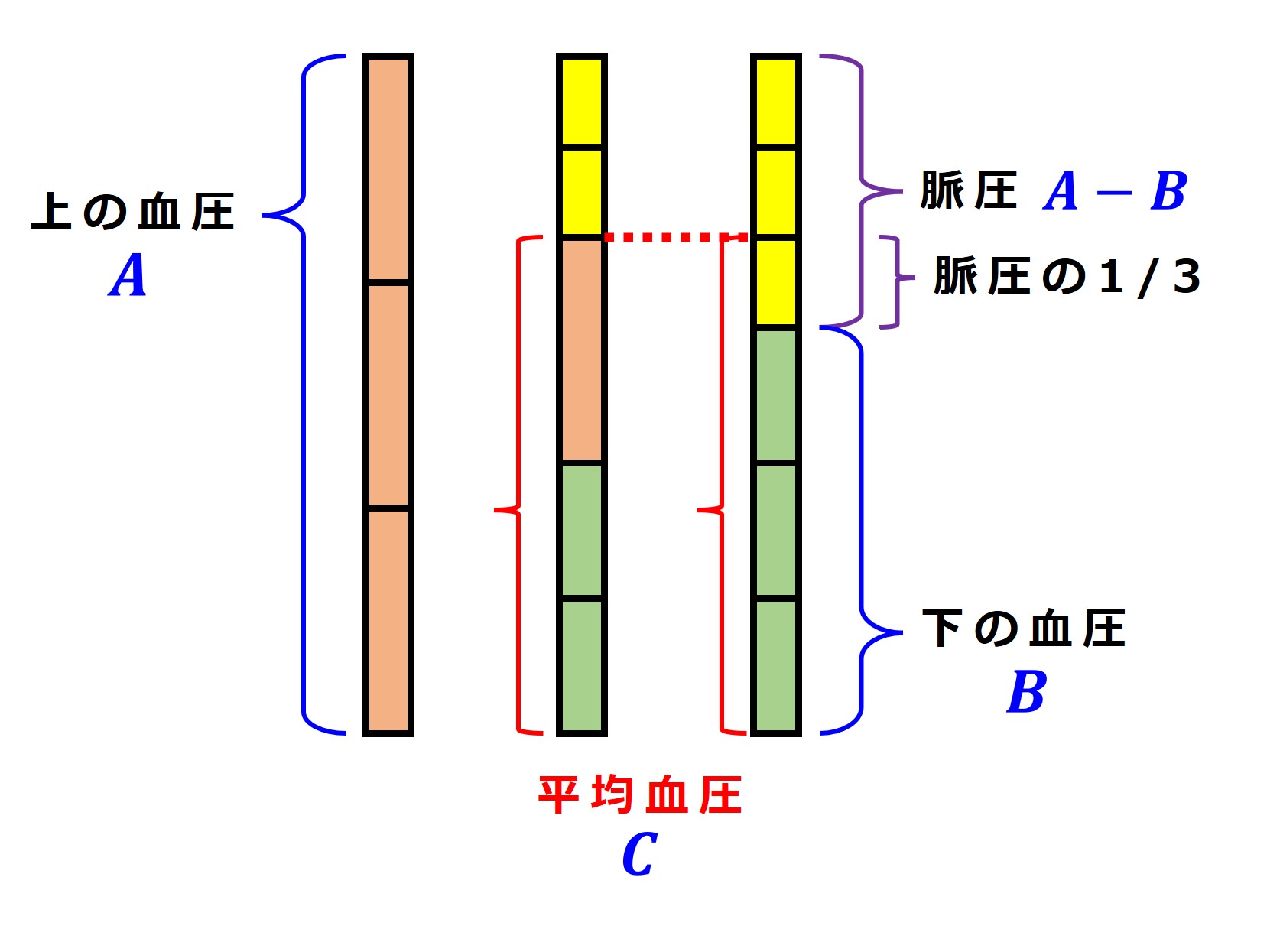
たとえば血圧が「150/90」のとき、
「150 mmHg」を「上の血圧、最高血圧、収縮期血圧」などと呼び、
「90 mmHg」を「下の血圧、最低血圧、拡張期血圧」などと呼んでいます。
「上の血圧」と「下の血圧」との差を 脈圧(みゃくあつ)と呼びます。
そして動脈の 脈波(みゃくは:圧力を伝播する波:Pulse Wave)は、山のような形をしているのですが、それを便宜的に三角形に見立てて、重心の位置の血圧を 平均血圧 と呼んでいます。
便宜的には次の計算式を使って平均血圧を求めます。


平均血圧の簡易計算式は、別に知っておく必要のある数式ではありません。
正しい方法(安静時、カフは心臓の高さ)で血圧を測っているのに毎日の変動の大きさが気になる場合は、平均血圧を計算して変動の大きさを調べてみる価値があるでしょう。
「上の血圧」は高ければ高いほど心血管系に負担がかかるため、血管が破れる、心筋が肥大する(心筋が慢性的にダメージを受けている状態)、動脈硬化が進みやすくなる(ので血管は破れやすく、また詰まりやすくなる)などいろいろとマズい現象がおこります。
「下の血圧」も高くなるほど良くない問題の原因になりますが、(狭窄している血管に対して血圧が)低すぎると「臓器における血の巡りが悪くなる」、「血管が閉塞する」などの問題をおこします。
平均血圧の低い状態が長く続くと臓器は酸素不足・栄養不足が続くので機能が低下します。脳血流の慢性的な低下は認知症進行の原因になるようです。
したがってU字型変化の図は、「上の血圧」も「下の血圧」も含めた総合的なリスクを示す図です。
「高血圧は動脈硬化を促進するので、(必要な血流量が確保されている範囲内で)血圧は低いほど良いのですが、過ぎたるは及ばざるがごとし」、低すぎるとか、急激に下げるとかいったことは避けるのが無難でしょう。
生活改善や肥満解消による血圧低下はゆっくり進むので心配ありませんが、特に降圧剤で下げるときは大きく下がることがあるので注意が必要です。
万全を期すならば、降圧剤を開始する時、服用量を変える時、種類を変える時、そういった出来事の前後は毎日血圧を測定し記録して、かかりつけ医のチェックを受けるのがよいでしょう。
分数の出てくる計算なんて何十年もやってないという方のために式変形や図解を付けておきます。

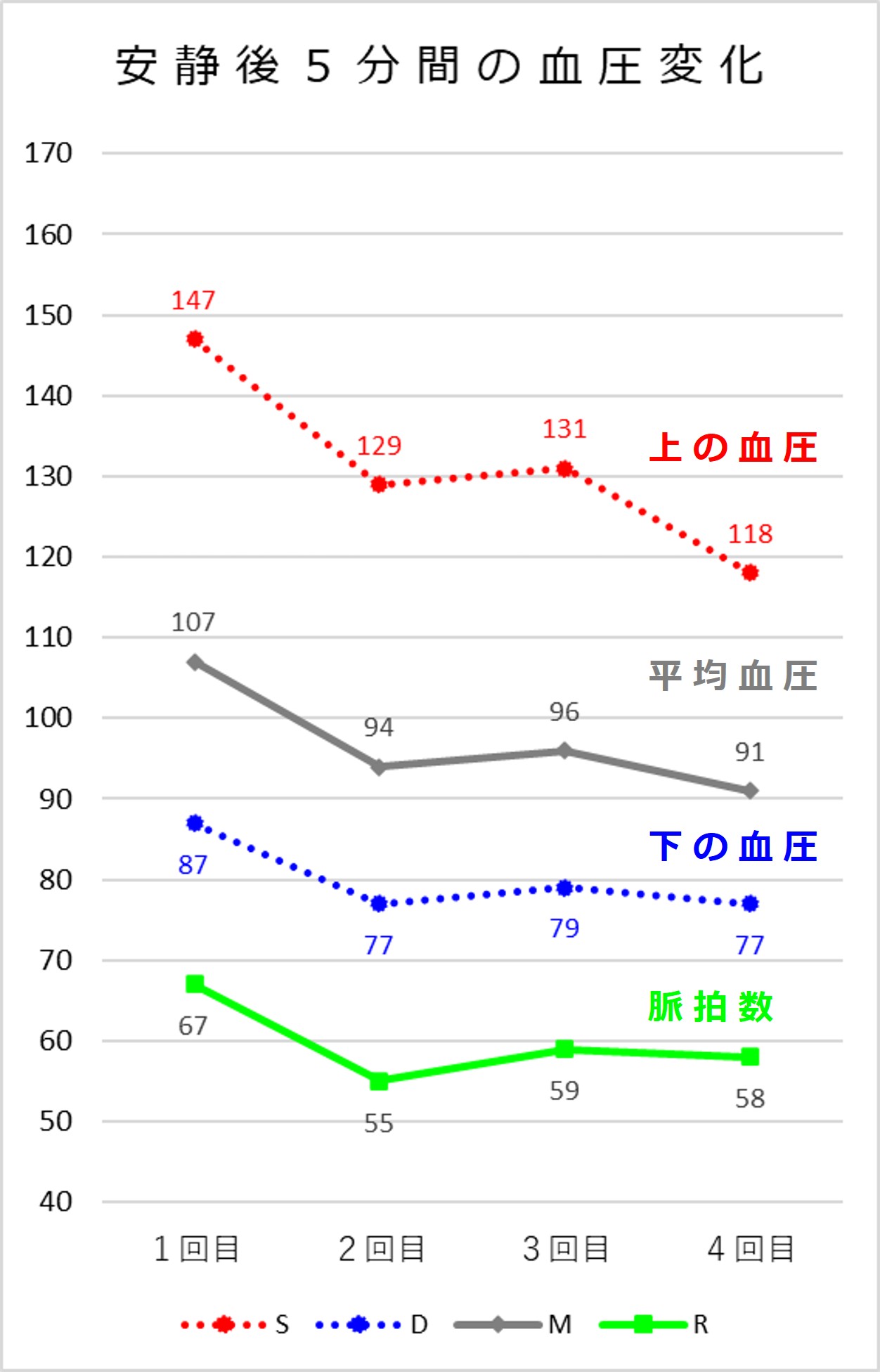
実際の測定例を見ておきましょう。
ある朝、起床して小用後ソファーにゆったりと座りリラックスして1~2分ごとに4回血圧測定をしたところ次のようになりました。

最後の「2-3-4回の平均」は「3回平均」であり「直近の3回分の測定値の平均」です。血圧計の種類によってはこうした機能、複数回の測定値の平均値を表示する機能を持っています。これは、毎回の測定値が大きく変動するときに便利な機能です。
| 血圧測定 | |||||
| 1回目 | 2回目 | 3回目 | 4回目 | ||
| 毎回 | 上の血圧 S | 147 | 129 | 131 | 118 |
| 下の血圧 D | 87 | 77 | 79 | 77 | |
| 脈圧 | 60 | 52 | 52 | 41 | |
| 平均血圧 M | 107 | 94 | 96 | 91 | |
| 脈拍数 R | 67 | 55 | 59 | 58 | |
| 3回 平均 |
上の血圧 S3a | 136 | 126 | ||
| 下の血圧 D3a | 81 | 78 | |||
| 脈圧 | 55 | 48 | |||
| 平均血圧 M3a | 99 | 94 | |||
| 脈拍数 R3a | 60 | 57 | |||
表のデータをグラフ化すると次のようになります:
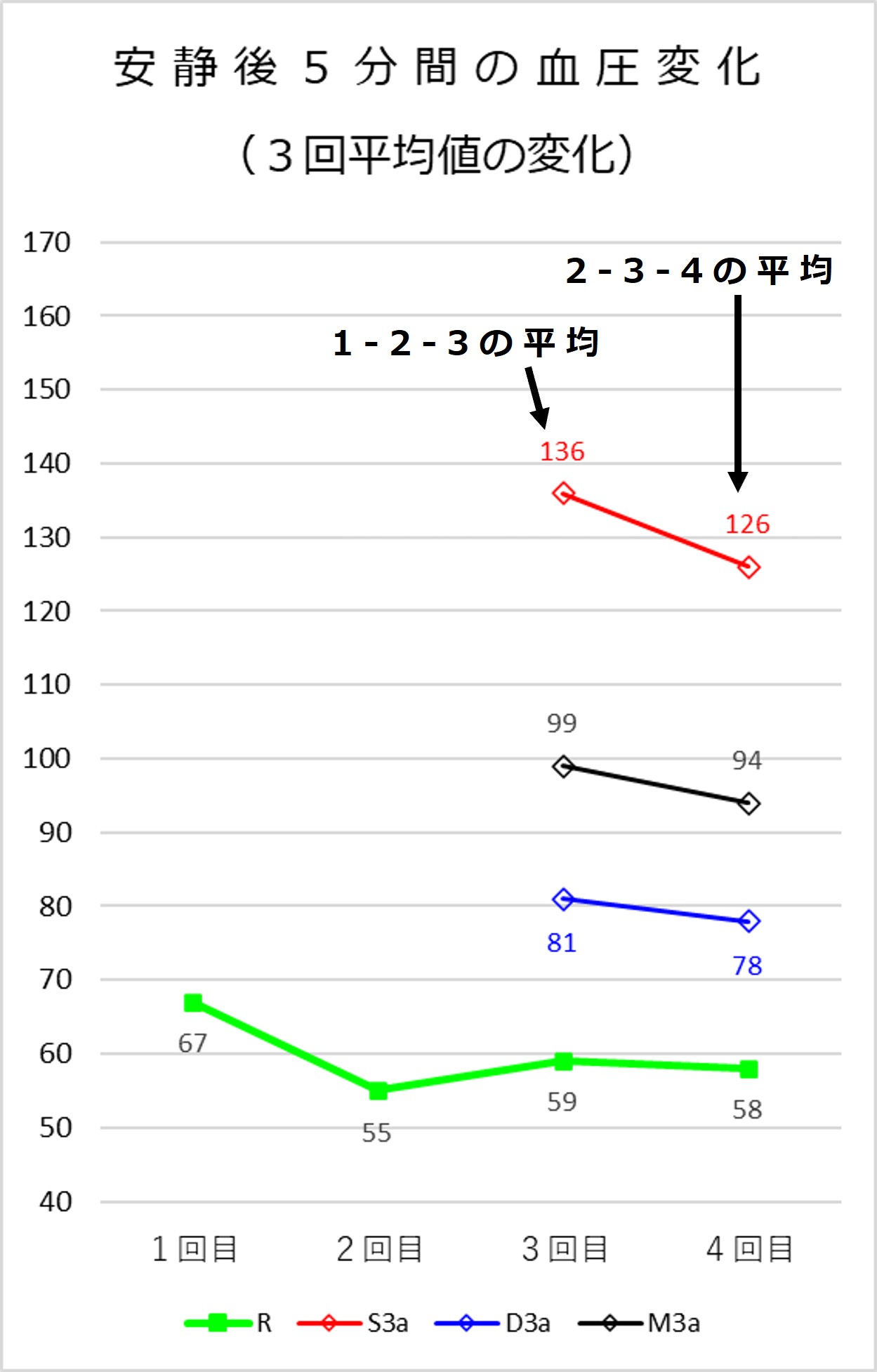
「3回平均」:{1回目~3回目の平均}、{2回目~4回目の平均}をプロットすると次図のようになります(脈拍数は各回のデータのままとしています):
高血圧症の治療をするときには、労作時など様々な条件下での血圧にも注意は向けられますが、基本は「安静時の血圧」です。
上の例だと血圧手帳に記録する血圧・脈拍数は「131/79 59(3回目)」または「118/77 58(4回目)」のどちらか「普段の血圧に近い方」でよいでしょう。
もし「3回平均」など複数回のデータの平均を表示する機能があれば(あるいは自分で計算する余裕があれば)、「126/78 57(2-3-4回の平均)」を血圧手帳に記録するとよいでしょう。
血圧は刻々と変化していますが、老化による動脈硬化などで動脈の硬さが増していると血圧の変動も大きくなりますから、複数回のデータの平均は、単回の測定値よりも信頼性が少し高いと言えるでしょう。
3回目と4回目の「2回平均」は「125/78 59(3-4回の平均)」となります。
上の例では、血圧手帳に記録する血圧・脈拍数の候補は、「131/79 59(3回目)」、「118/77 58(4回目)」、「126/78 57(2-3-4回の平均)」、「125/78 59(3-4回の平均)」の4種類あることになります。
もしふだんの血圧に近いのであれば、「129/77 55(2回目)」も候補となります。
どれでもかまいません。
どうしてどれでもよいのか、これから説明する動脈の脈波のことや血圧測定の原理などを知れば、どれでもよい理由を理解できるようになるでしょう。
水銀柱を利用したコロトコフ音聴診法の場合は「上の血圧と下の血圧」を測定し、MAP(平均血圧)は計算で出していますが、家庭用自動血圧計で主に採用されているオシロメトリック法の場合、測定しているのはMAP(平均血圧)であり、「上の血圧と下の血圧」は計算で出しているので、MAP(平均血圧)にしか意味がないという主張もありますから 😝 平均血圧を逆算で出せるように「上の血圧と下の血圧」の両方を記録しましょう。また交感神経の緊張具合がわかるので「脈拍数」の記録も忘れないようにしましょう。
「安静時血圧」の候補とならないのが1回目の血圧です。
動脈の部位によって脈波の波形は異なっていますが、心臓から出た大動脈あたりでは次のような形をしているようです(図では右側から左側に向かって波が進行しています)。
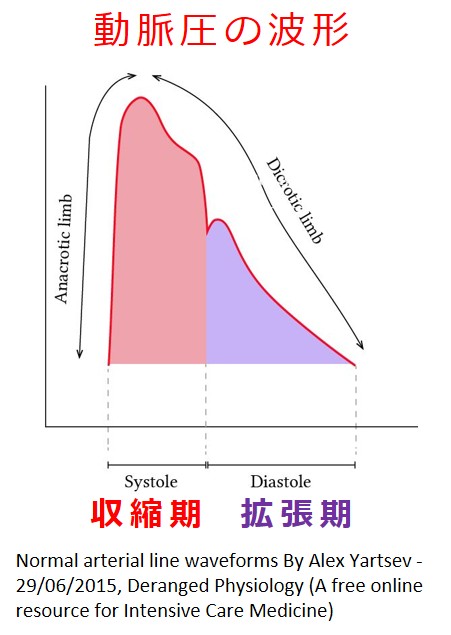
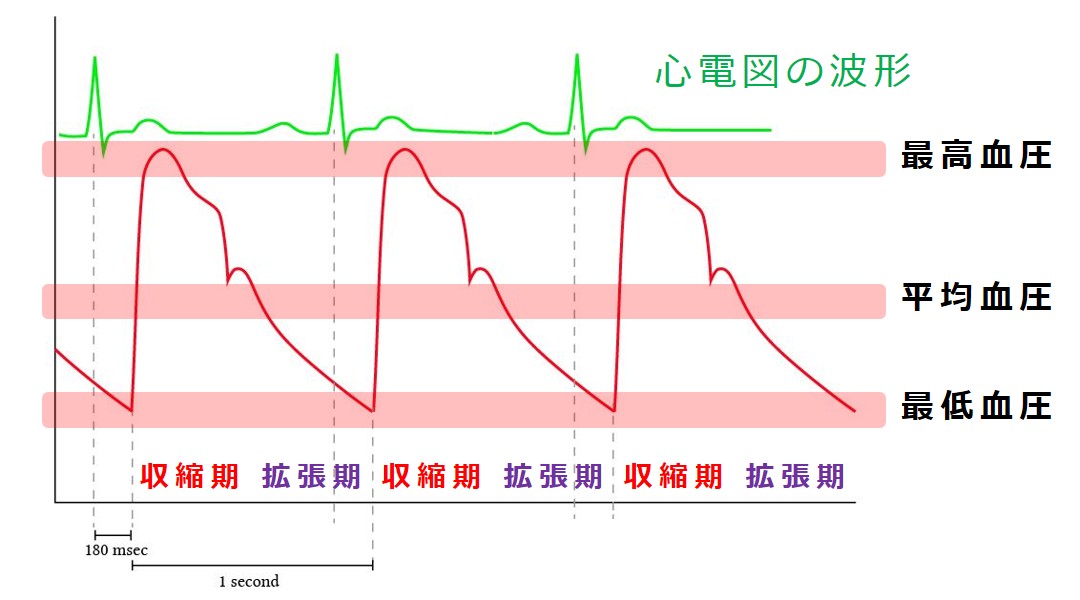
図:Normal arterial line waveforms By Alex Yartsev - 29/06/2015, Deranged Physiology (A free online resource for Intensive Care Medicine):▶ ▶ ▶
ふだんの健康管理で測定している血圧は、脈波の2点(上と下)を見ているに過ぎません。
脈波の波形を分析することで、血管壁の弾力性(柔軟性、若々しさ)を評価できるようです。
「脈圧(血圧の上と下の開き具合)」は血管壁の弾力性と関係します。
そこで、この脈波について、先に見ておきましょう。
別のページで「脈波」についての説明をザックリと見たあと、このページ「◆ はじめに」へ戻ってください。
コロトコフ音を利用した血圧測定方法も紹介しています。
では最初のU字型の図に戻ります。

このようなU字型の関係は、高齢者と若者とではずいぶんと形が異なっています。
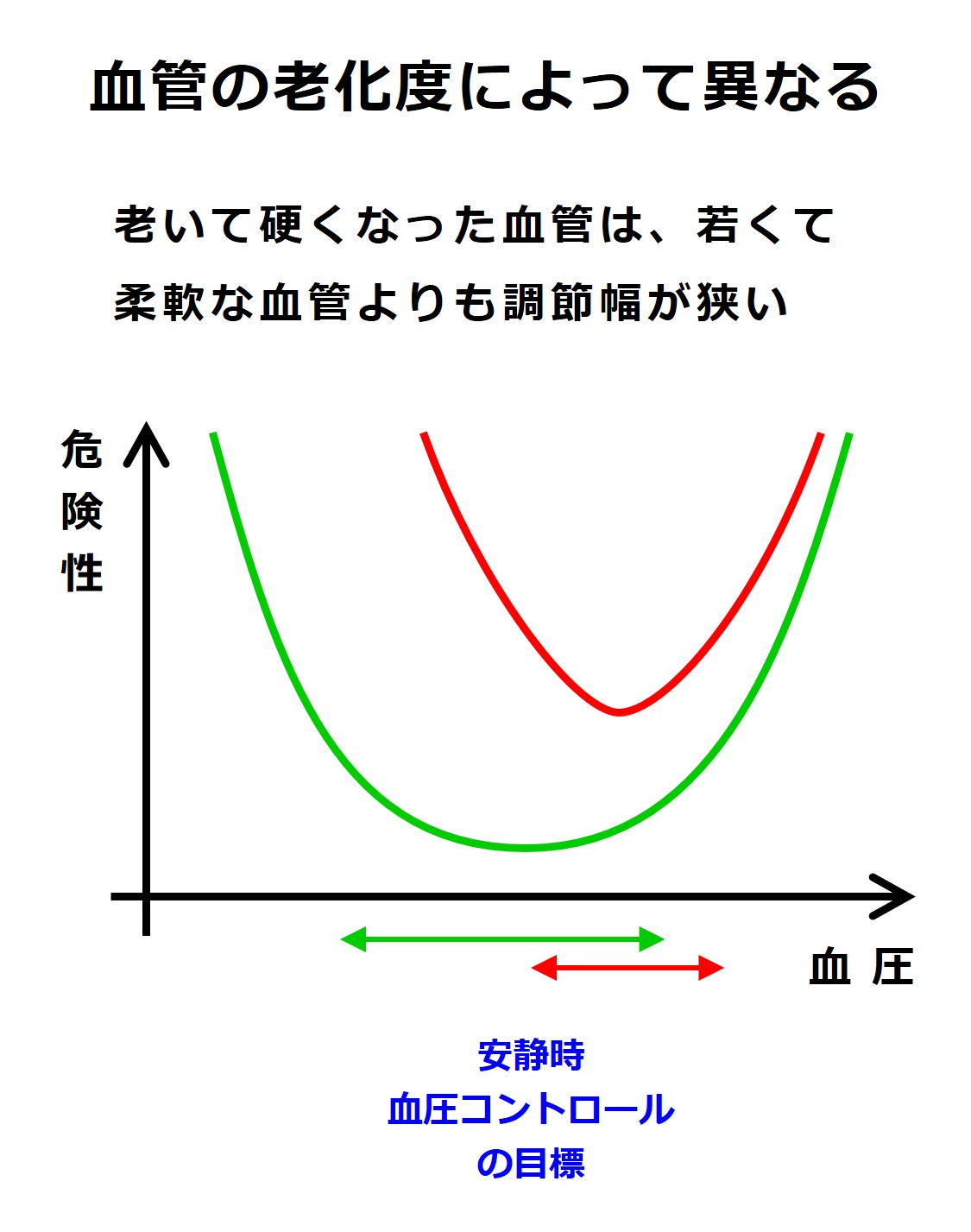
高齢者では調節の幅が狭く、またうまく調節できていても血管トラブルの起こる可能性は若者よりも大きいです。
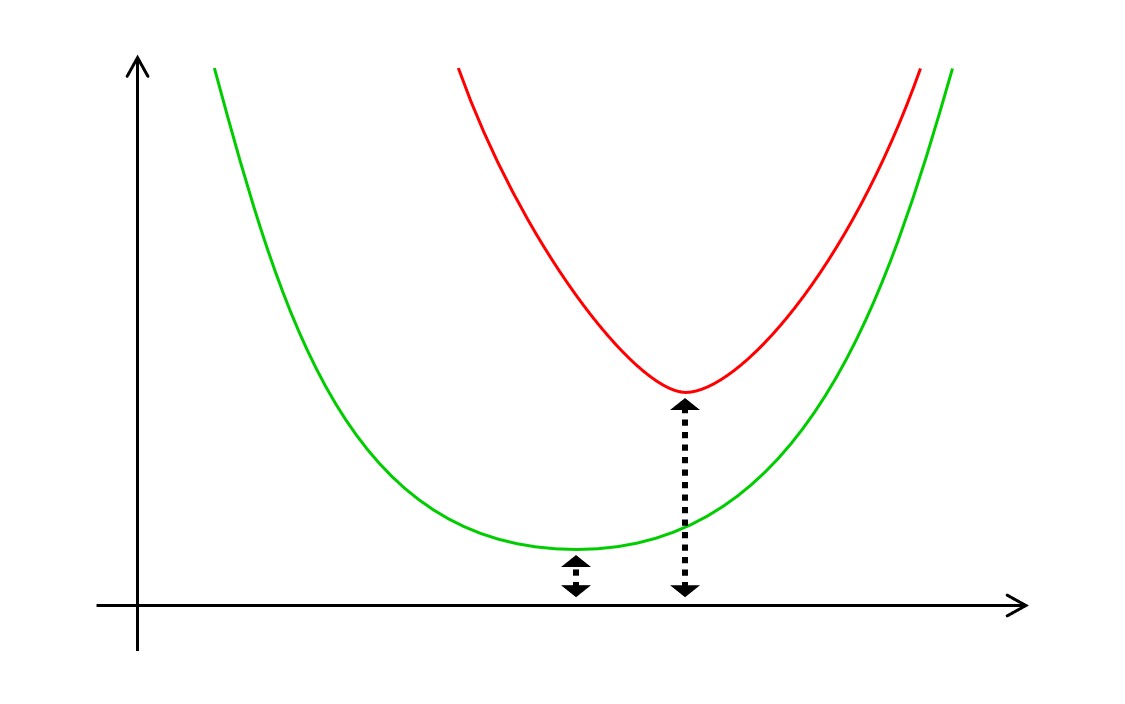
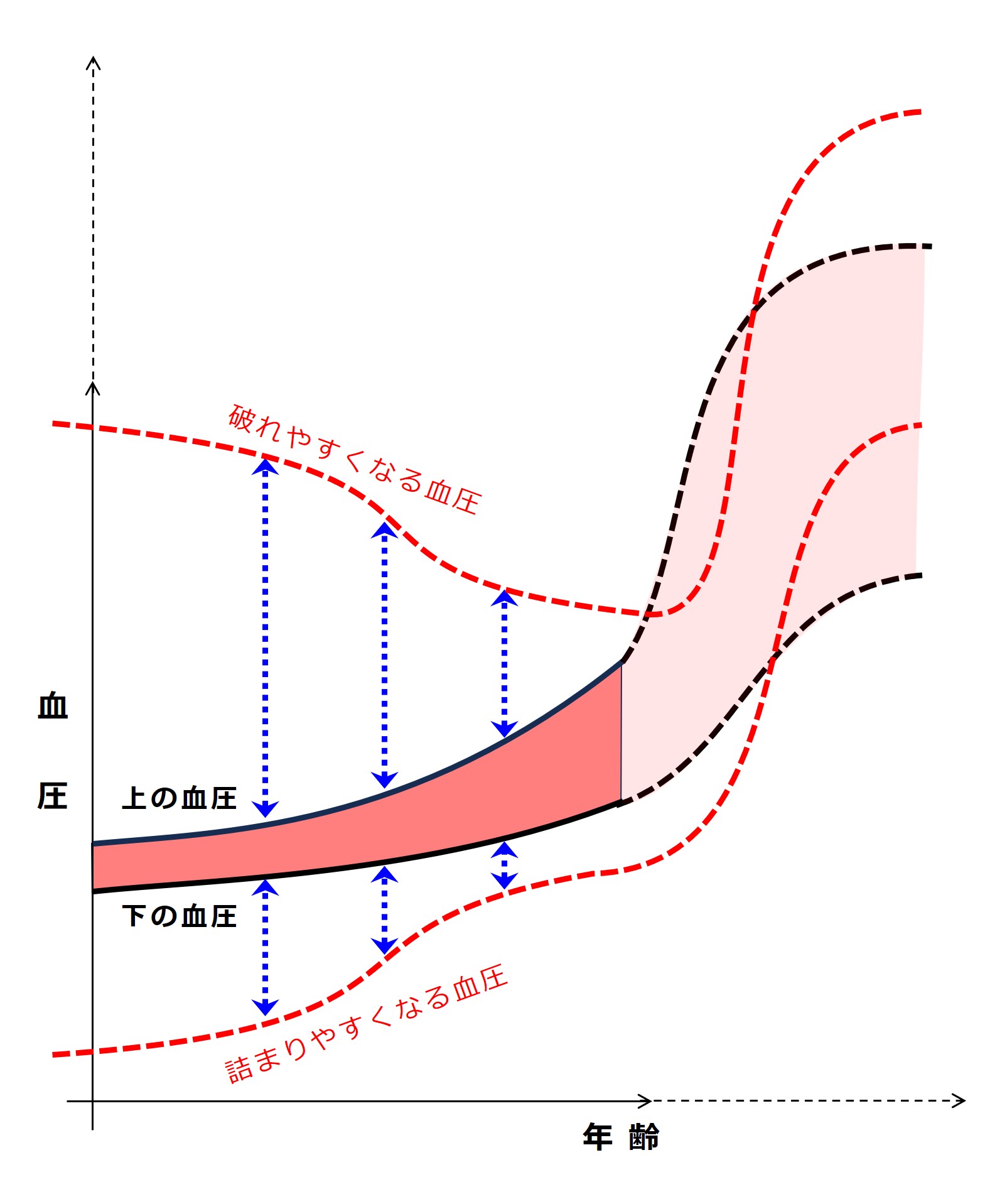
「年齢」を横軸に、「血圧」を縦軸にとった図を再掲します。
動脈硬化の進行に耐えながら二百年も三百年も生き延びるホモ・サピエンスがいれば、次図のような感じではないかと想像されます。血管壁の肥厚・石灰化が進み、出血よりも梗塞のリスクが著しく上がっていくだろうという予想です。
主に、高血圧は「血管が破れる(→脳出血)」危険性を大きくし、低血圧は「血管が塞がる(→脳梗塞)」危険性を大きくしますが、高血圧は血管の動脈硬化を進行させるので脳梗塞の危険性も大きくします。
高血圧の脳梗塞は「出血性脳梗塞」の形をとることがあります(血管がもろくなっていると低血圧の脳梗塞でも出血性となることがあります)。
血栓による虚血性脳梗塞は、発生後に早く「血栓溶解療法」を受けるとダメージを小さくすることができます。
しかし血栓を溶かすことで脳出血の危険性が大きくなるため、出血性脳梗塞では使うことができません。
U字型の図に戻りますが、このU字型の関係は、臓器によっても異なります。
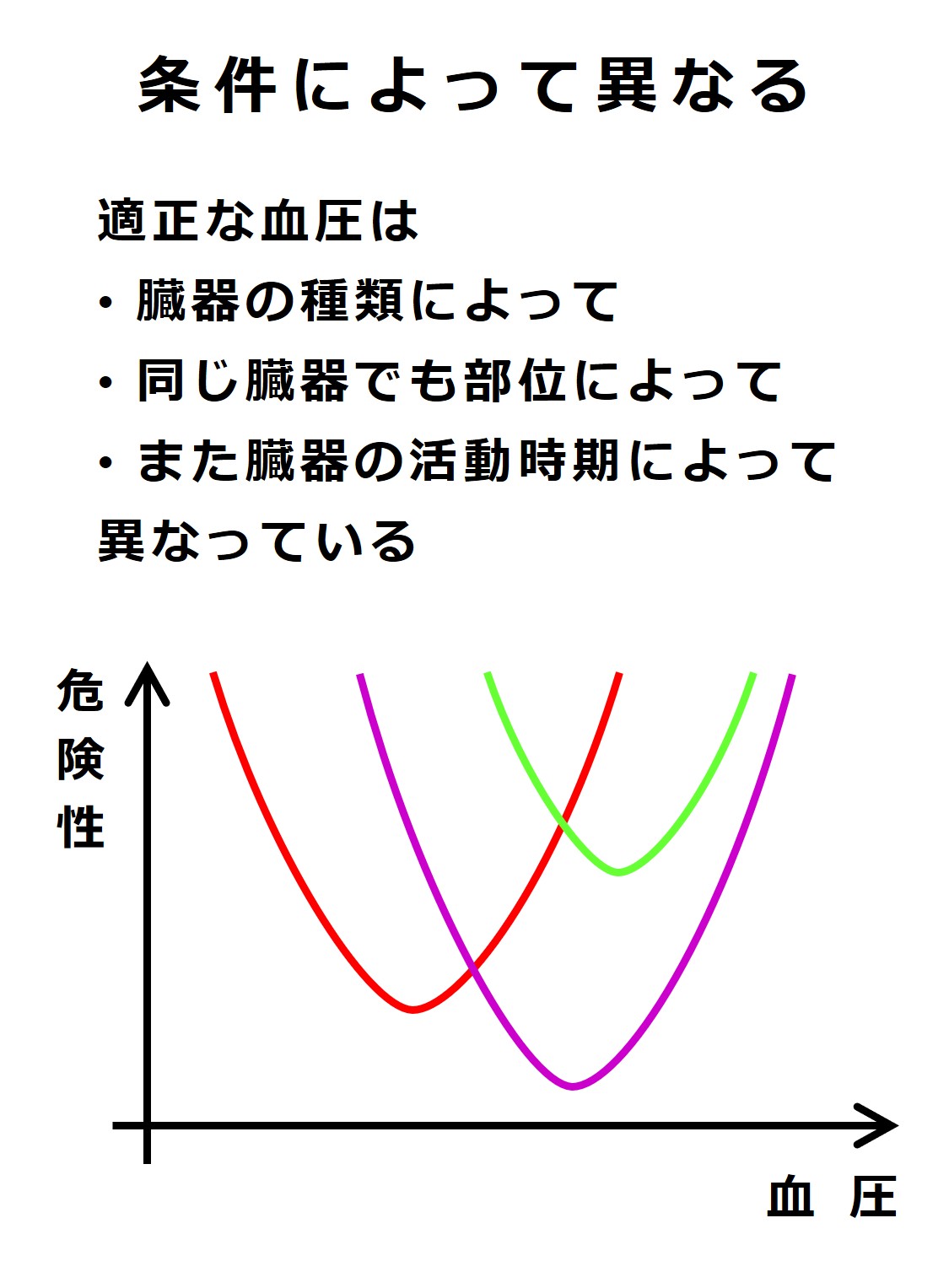
肝臓にとって最適の血圧範囲と腎臓にとって最適の血圧範囲は異なります。
ヒトの身体が持つ自然な「血圧調節の仕組み」は、臓器別の調節も上手に行っています・・・・と言いたいところですが・・・
・・・・・厳密に言うと、「血圧調節を目的とした仕組み」などはありません。
ヒトの動脈系は「圧力として血圧を感知・監視している感覚器(センサー)」は持っていません(・・・未発見なのかもしれませんが・・・?)。
皮膚の下にある各種の感覚受容器はセンサー細胞の変形によって「物理的な圧力」を感知しています。
皮下のセンサーが圧力を感じ取っていることを「圧覚(あっかく)」と呼んでいます。
しかし、心臓から出たばかりの大動脈(弓部)と首の動脈(頸動脈洞)にあり 圧受容器 Baroreceptor と呼ばれるものは、「動脈壁の主に収縮や延伸を感知するセンサー」であって、物理的な圧力を直接検出しているわけではないようです。
そのため圧受容器ではなく、伸展受容器と呼ぶ人もいるようです。
皮下のセンサーも動脈壁のセンサーも、「圧力変化によって生じた構造的変化」を検出していることにおいては同じですが、動脈壁のセンサーは、原理的には「血圧が上がって動脈壁が伸展しそうになっていても、それに抗して動脈壁がギュッと収縮力を強めてバランスがとれていれば、動脈壁の長さの変化は起こらないので、血圧上昇を検出できない」のです。(あくまで原理的な話です)
このとき、もし皮下の圧覚センサーが動脈壁にあれば、動脈の大きな拡張が無くても圧力の上昇を感知するでしょう。
つまり、ヒトの動脈系の生理的な仕組みの中には、適切な血圧の確保を主たる目的としたものは無い のです。
動脈壁のセンサーは、圧受容器と呼ばれていますが、実際にセンサーがモニターしているのは「動脈の径が大きくなるか小さくなるか(血管半径の変化)」です。大動脈の血管半径は、心臓から吐き出される血液量(心拍出量)の多いか少ないかによって変化するので、圧受容器は心臓の働き具合を見ている ことになります。
注:まだ研究途上のことが多く、(皮下の圧覚センサーと同じように)圧力変化による細胞レベルの変形を検出できている可能性は否定できませんが、今のところ主たる働きとは考えられていないようです。
詳しいことは、この先で(S3 ~)説明していきますが、ヒトが持っているのは 身体全体や各臓器の「循環血液量の調節を目的とした仕組み」 であって、「血圧の変化」というのは「循環する血液量を調節した結果として付随する現象」 にすぎず、血圧を一定に保つ仕組みはありません。
ヒトの持つ自然な循環調節の仕組みは「必要な血流量を維持するように(一定に保つように)」、心臓の働きやいろいろな臓器に分布する血管の緊張状態を微調整しており、その調整の結果として血圧が決まるので、上腕などで血圧を測る度に上がったり下がったり変化するのは当たり前のことであり、そうした小刻みな変化で一喜一憂してもあまり意味はないでしょう。
だからといって、血圧測定に意味が無いということではありません。むしろ逆です。
自然な循環調節の仕組みが血圧をモニターしていないので、血圧の異常な病的上昇や下降が起こり、脳出血や脳梗塞のようなとてもマズい不具合が起こるのです。
自然な循環調節の仕組みに異常血圧の出現予防を期待しても無駄です。そういう機能を持っていません。
人間にできることは、血圧計で血圧を測定し、生活習慣を見直し、肥満を解消し、必要に応じて降圧剤を服用し、異常血圧の出現を予防することです。
自然な循環調節の仕組みでは循環血液量を確保する機能が優先されており、血圧を安全な一定の範囲内に保つような機能は持っていないので、血圧管理が必要になるのです。
あとで(S3 以降で)、圧受容器がモニターしている「血管半径の変化」は、循環血液量の調節においてものすごく重要な変化であることを説明します。
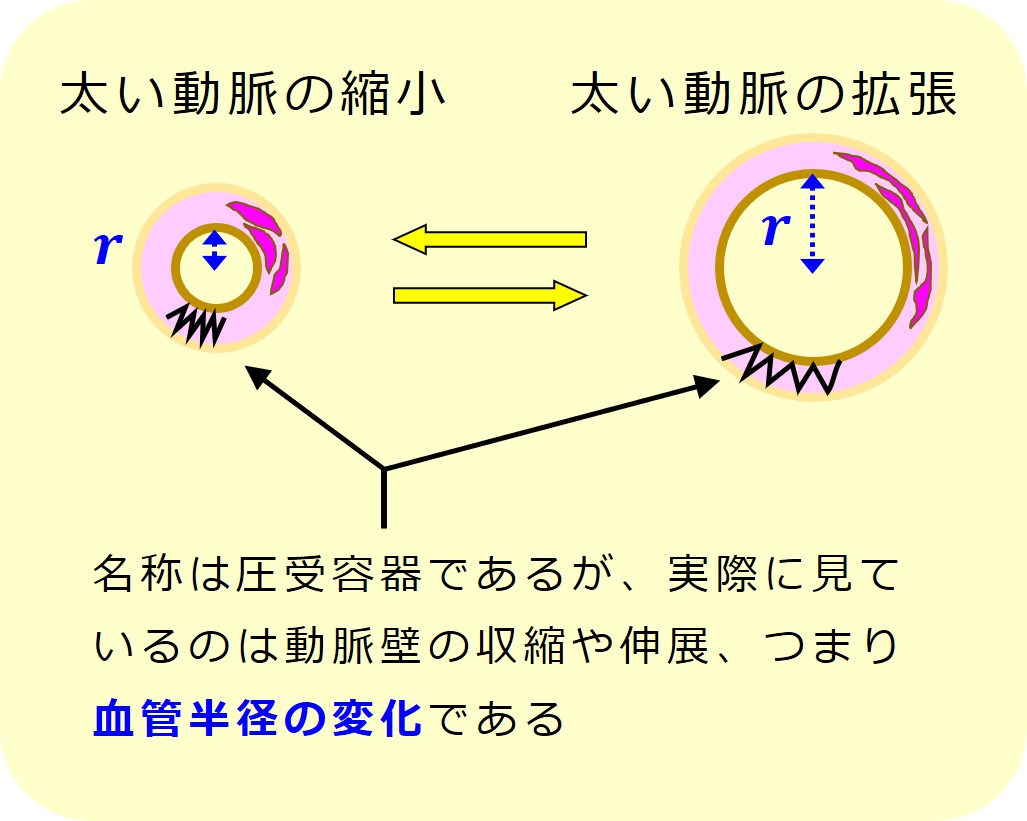
図はイメージなので大袈裟に描いていますが、心臓の拡張期・収縮期における大動脈の径の変化は 10 ~ 15 % 程度のようです。 末梢の細い動脈の半径は最大で4倍くらいの幅で変化できるようです。血管半径の変化は太い動脈よりも細い動脈で重要になります。
静脈系では、大静脈、右心房、肺動脈に圧受容器があるようです。血管壁の伸展や変形を感知しているようです。
参考:血圧受容器って何? 血圧調節の隠れた主役を分かりやすく解説(2025.02.13、NIMO-Media.)
まだ「はじめに」が続いています↓↓↓
(・・・まだ「はじめに」の部分です・・・)
以上のグラフや説明をパッと見て全部わかるという訳ではないという方のために、もう少し詳しく説明していきます(S3 で)。
これ以降は(S3 ~)、少し数式を使った説明をします。
数式で用いる数学的知識は 分数(乗除:掛け算と割り算)だけです。
微分や積分などの数式は見たくもないとか、もう忘れたという方は少なくないかもしれませんが、ここで出てくる数式は頭の中に分数の知識が残っていれば理解できます。
数学的知識は分数レベルで十分なのですが、(医療関係者や理工系でなければ)おそらく見慣れていない色々な変数がたくさん出てくるので、一時的でよいのですが記憶力も必要です。
Recent memory (近時記憶)といって、アルツハイマー型認知症などで損なわれる記憶力が試されることになります 😅
分数の知識とちょっとした記憶力があれば読み進むことができます。ほとんどのひとは大丈夫でしょう。
あと根気も必要です。

丹念に説明を見ていけば、血圧についてひと味違った見方ができるようになるでしょう。
初回の方は「◆ おわりに」へ進んでください。
精神的な健全性を保つために、「はじめに」と「おわりに」を読んで、もっと詳しく知りたいと思った方だけが「S3~S8」へ進むのがよいと考えられます。
どのページも下のほうに「波」に関係した動画へのリンクを埋め込んでいます。こころの健康のために 😅
本説明の対象は「老化にともないゆっくりと高血圧になり、そろそろ服薬治療も必要かなと考え始めている中高年(血圧測定初心者)」の方です。
すでに高血圧の内服治療を受けている方にも役立つ内容ではありますが、いろいろと本やネットなどで調べて「降圧剤を服用しているのに、自分の血圧は高すぎるのではないか(あるいは低すぎるのではないか)」と感じても、かかりつけ医に相談しないで「勝手に服薬量を増やしたり(減らしたり)」しないように留意してください。
かかりつけ医は、患者の人種、性別、年齢、体格(肥満度)、性格、認知能力、正しい方法で測定された血圧の記録、患者の既往歴や家族歴、血圧に関係する疾患等(肥満、糖尿病、肝機能、腎機能、貧血など)、心電図や胸部レントゲン、頸動脈エコーなどの検査結果、生活環境、職業環境、飲食の好み、薬の管理能力など多くの様々なことを考慮して薬の種類と服薬量を決めています。2種類以上の薬をうまく組み合わせて使っている場合もあります。
管理目標とする血圧の範囲はひとりひとり異なりますし、医師によっても多様な考え方があります。通常は、かかりつけ医による目標血圧が基準となります。
初稿:令和7年2025.03.06
最終加筆:令和7年2025.09.20
文責:尾立貴志
初稿後、毎日のように小更新が続いています。
工事予定:レニン・アンギオテンシン系
先に見たページに戻るときは、リンクを使うよりも、ブラウザの「<(もどる、Back)」を使うと通信量を節約でき、また早く表示されます。
医者の不養生:一喜一憂しない血圧管理
対象:徐々に血圧が上がり、これから治療を開始する中高年
— Silenci (@silenciiii) April 22, 2025
スイクンの吠え声はこちら:↓
👀 #PokemonGO pic.twitter.com/9egEE0bWqg
— Pokémon GO (@PokemonGoApp) April 22, 2025
